SURDOSES | Rester coincé entre la vie et la mort

«
On joue avec la vie et la mort. On pense que le pire qui peut nous arriver, c’est de mourir et ça ne nous dérange même pas. Mais on peut aussi rester coincé entre les deux.
»

Le 7 janvier 2010, Kim Simard a fait une surdose. Polytoxicomane depuis des années, elle a consommé un cocktail d’opioïdes, de méthamphétamine et de méthadone qui lui aura presque été fatal. En arrêt cardiorespiratoire durant de longues minutes, elle a finalement été secourue par les ambulanciers, qui ont tout fait pour la sauver. Mais les séquelles ont mis un frein au reste de sa vie.
C’est une nouvelle Kim qui a émergé du coma, 17 jours plus tard. «Cette nouvelle fille, je dois apprendre à vivre avec elle depuis 13 ans. Je suis comme dans un badtrip 24 heures sur 24. Mais ça pourrait être encore pire», explique la femme, qui a célébré son 40e anniversaire dans une ressource intermédiaire de Jonquière, où elle vit depuis sa sortie de l’hôpital.
La descente aux enfers de Kim a commencé sournoisement, comme chez plusieurs polytoxicomanes. «C’est assez banal. J’ai commencé à fumer du pot vers 12 ou 13 ans. Mais ç’a fini avec les opioïdes», raconte la femme originaire de Chicoutimi.
C’est au tournant de sa vingtaine que la consommation s’est véritablement installée au quotidien. «Adolescente, je consommais du LSD, du mush (champignons magiques), de l’acide. Ensuite, ç’a été la mescaline, la méthamphétamine, la MDMA, la cocaïne. Vers 20 ans, j’ai essayé l’héroïne, puis d’autres opioïdes, comme le Dilaudid», explique-t-elle.
Polytoxicomane «fonctionnelle»
Kim arrivait tout de même à mener une vie presque normale. Elle travaillait à temps plein, et était propriétaire d’une maison où elle vivait avec son conjoint et ses animaux. Son cercle d’amis était toutefois composé de consommateurs.
«Je consommais chaque jour. Et je n’avais pas pensé à arrêter. On dirait que ça ne me dérangeait pas de risquer ma vie», raconte celle qui pouvait dépenser entre 400 $ et 500 $ en stupéfiants chaque semaine.
Le soir du 7 janvier 2010, Kim rentrait du travail et se préparait à sortir dans un bar avec des amis. À cette époque, elle prenait de la méthadone, qu’elle a accompagnée de méthamphétamine et de Dilaudid.
«J’avais eu une journée normale. J’avais travaillé, j’étais allée magasiner et j’avais eu un rendez-vous chez la coiffeuse. J’étais même allée me faire bronzer! J’ai pris ma consommation chez moi en soirée, puis je devais aller dans un bar.»

Ensuite, c’est le trou noir.
«J’ai perdu la carte. Je ne me souviens plus de rien. On m’a retrouvée couchée dehors. J’étais en arrêt cardiorespiratoire. Les ambulanciers m’ont sauvé la vie. Ils ont fait des manœuvres vraiment longtemps. J’étais jeune, alors ils ne voulaient pas me lâcher. Ils m’ont donné une deuxième chance de vivre.»
Kim a souffert d’une sévère anoxie cérébrale, soit un manque d’oxygène au cerveau, qui lui a laissé plusieurs séquelles. Aujourd’hui, elle souffre toujours d’épilepsie et de tremblements. La paralysie qui a touché la moitié de son corps s’est estompée, mais sa mâchoire demeure crispée, sans compter d'autres symptômes cognitifs et moteurs, comme ses tremblements, qui la forcent à se déplacer en fauteuil roulant. Elle demeure en résidence, puisqu’elle n’est plus autonome.
«
J’ai dû tout réapprendre en centre de réadaptation. Même 13 ans plus tard, je dois prendre un cocktail de médicaments, notamment pour le Parkinson, en raison de mes tremblements.
»

KIM SIMARD DOIT UTILISER UN FAUTEUIL ROULANT POUR SES DÉPLACEMENTS.
KIM SIMARD DOIT UTILISER UN FAUTEUIL ROULANT POUR SES DÉPLACEMENTS.
Malgré tout, Kim s’estime chanceuse d’être en vie. Au fil du temps, elle a perdu des amis, décédés d’une surdose.
«Je ne suis plus la même que j’étais, mais je suis toujours là. C’est certain que je vais m’en vouloir toute ma vie d’avoir fait ça. Mais je dois trouver des raisons d’avancer.»
Aujourd’hui, elle caresse le rêve de rencontrer des adolescents afin de parler de son parcours et faire de la prévention. «J’avais ce projet, mais avec la pandémie qui a commencé, ça n’a pas pu se concrétiser. J’aimerais bien faire des conférences auprès d’eux, leur parler des conséquences de la consommation. Je ne sais pas si ce rêve va se concrétiser, mais j’aimerais beaucoup», confie-t-elle.
LA NALOXONE, L’ANTIDOTE
Comme Kim Simard, les victimes d’une surdose n’y laissent pas toujours leur vie. La Santé publique du Québec fait état d’une centaine de visites aux urgences, chaque mois, pour une intoxication aux opioïdes. Parmi eux, 61% sont des hommes et 24% sont âgés entre 30 et 39 ans, soit le groupe d’âge le plus représenté.
La crise des opioïdes en chiffres
Outre la mort, les conséquences d’une surdose sont vastes, mais encore peu documentées, observe la Dre Anne-Frédérique Lambert-Slythe, médecin spécialiste en santé publique au CIUSSS de la Capitale-Nationale, ainsi qu’au centre de réadaptation en dépendances de Québec.
«Dès qu’il y a réanimation, il peut y avoir des conséquences, que ce soit des côtes cassées ou un manque d’oxygène. Il y a également des conséquences psychologiques, comme les effets psychotiques à long terme.»
À la suite d’une surdose, certains peuvent aussi se sentir stigmatisés, ajoute la spécialiste, notamment si leurs proches n’étaient pas au courant de leur consommation.
Les coûts de la crise des opioïdes
En novembre 2017, le ministère de la Santé et des Services sociaux du Québec a instauré un programme universel d’accès gratuit à la naloxone, un antidote spécifique aux opioïdes, qui renverse temporairement les effets d’une surdose.
Lorsque Kim Simard a fait sa surdose, en 2010, nous n’étions pas encore dans la crise des opioïdes. «Aujourd’hui, c’est l’enfer, dit-elle. Je connais des consommateurs qui se déplacent toujours avec leur kit de naloxone, mais aussi avec un test pour vérifier s’il n’y a pas de fentanyl dans leur dose. Ce n’est pas une vie, ça.»
«Et c’est sans compter le coût de la drogue. Dans mon temps, on payait 25$ pour une pilule de MDMA. Aujourd’hui, c’est 2$.»
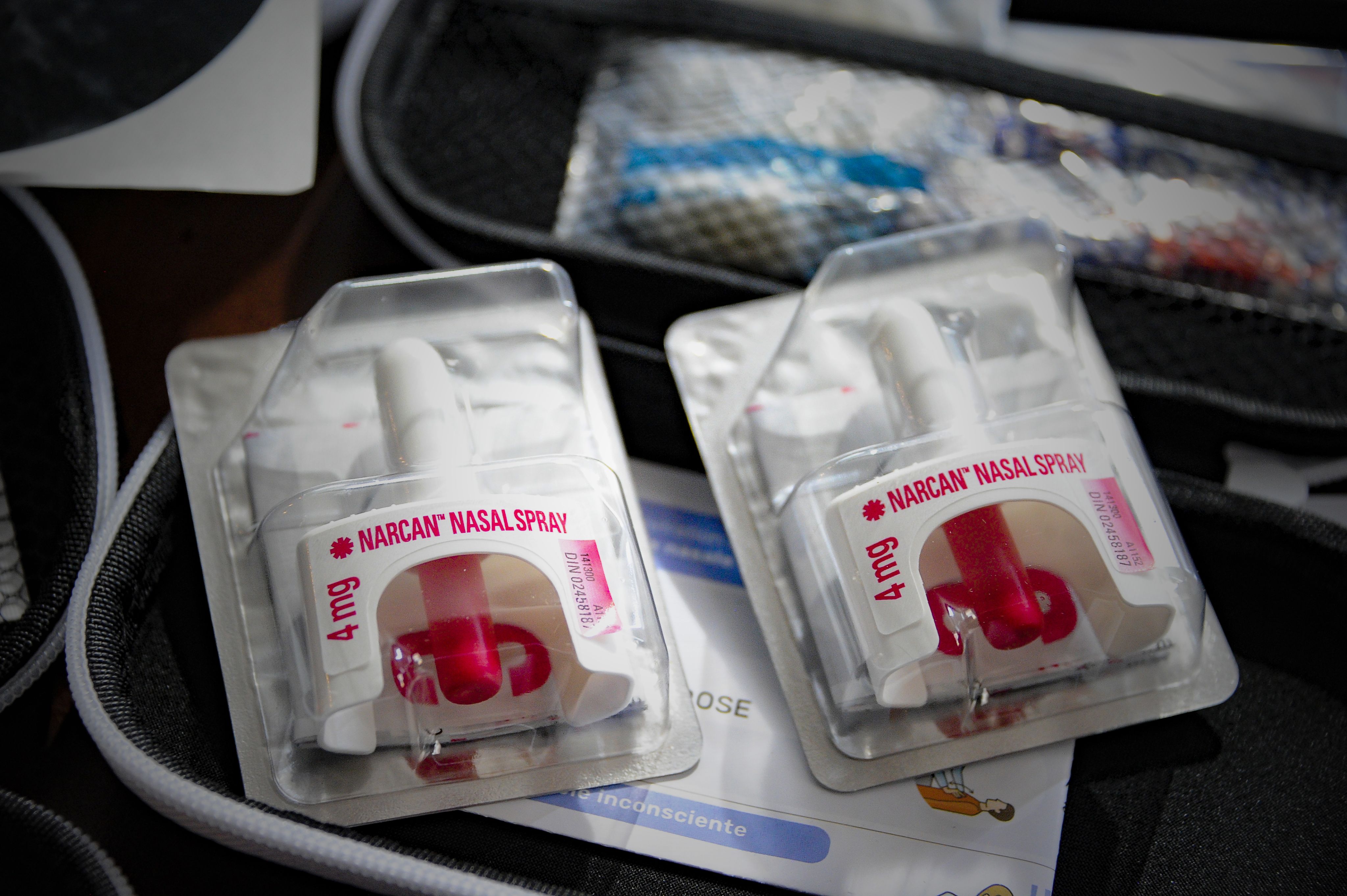
La naloxone est distribuée gratuitement dans les pharmacies au Québec, ainsi que par certains organismes communautaires. Elle s’administre par injection ou par inhalateur. La personne doit tout de même être transportée à l’hôpital par la suite. En 2022, 5000 trousses de naloxone ont été distribuées, seulement pour la région de Québec.
Si la naloxone a permis de sauver des vies, confirme la Dre Lambert-Slythe, elle fait partie «d’un ensemble» d’outils pour faire face à la crise des opioïdes, «comme les centres supervisés de consommation ou les services pour tester si la drogue a été contaminée».
Selon la spécialiste en santé publique, plusieurs doses de naloxone peuvent être nécessaires pour renverser les effets d’une surdose.
«Les substances d’aujourd’hui sont parfois tellement contaminées qu’il faut cinq, six ou même sept doses. La naloxone est évacuée de l’organisme plus rapidement que certaines drogues. Si la personne n’est pas prise en charge, elle peut retomber en surdose lorsque les effets de la naloxone s’estompent.»
D’où l’importance de composer le 911, répète la spécialiste.
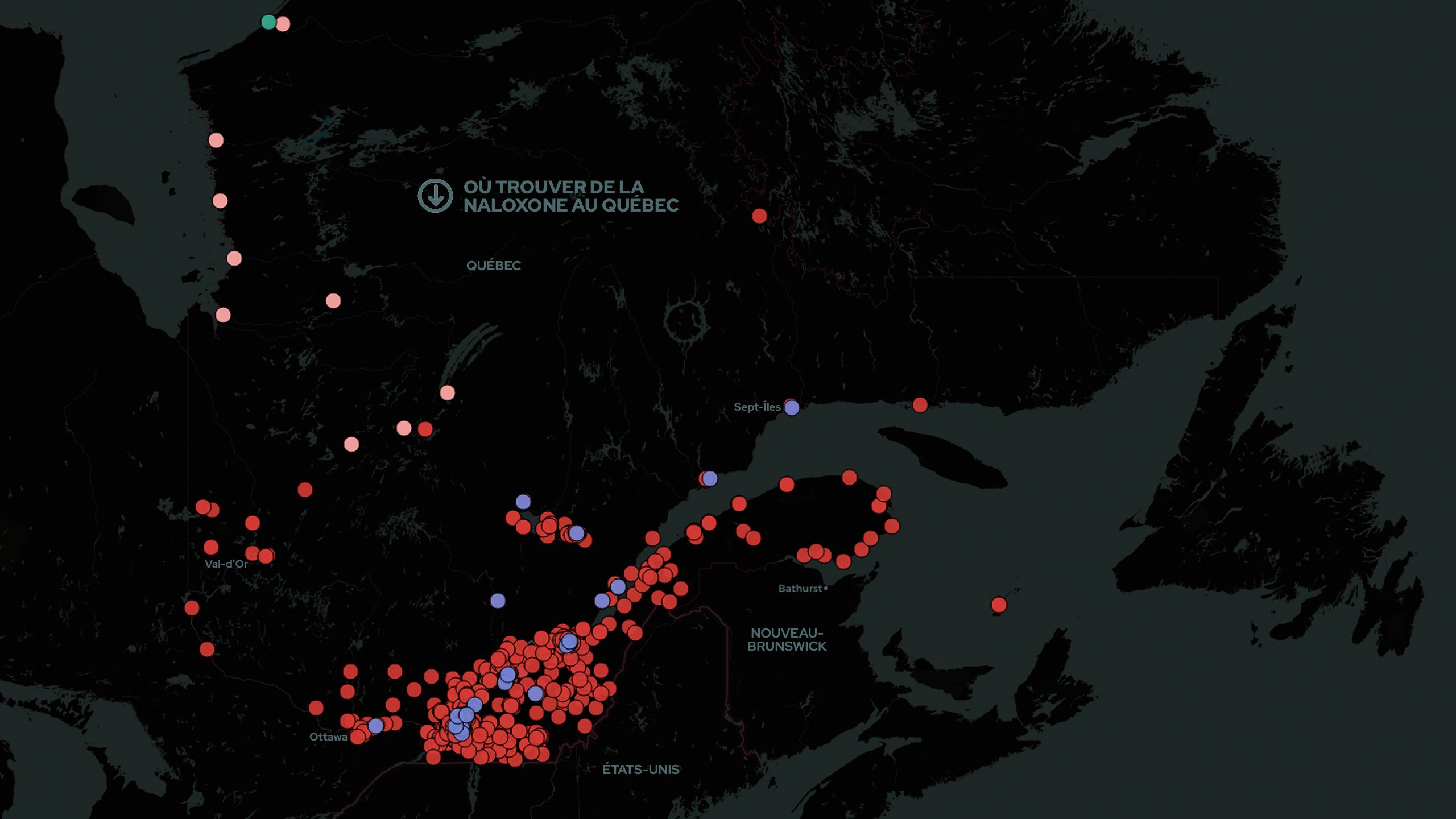
LES RÉGIONS ENCORE PEU TOUCHÉES, MAIS...

LA DRE ANNE-FRÉDÉRIQUE LAMBERT-SLYTHE
LA DRE ANNE-FRÉDÉRIQUE LAMBERT-SLYTHE
Si la crise des opioïdes frappe déjà Montréal et l’Outaouais, les régions plus en périphérie semblent encore épargnées par les drogues lourdement contaminées, avec le fentanyl, par exemple.
«Je dirais que pour le moment, on est quand même encore chanceux, affirme la Dre Lambert-Slythe. Mais ça va finir par nous toucher. C’est certain que les consommateurs ont peur de ça, il y a de l’inquiétude.»
«Règle générale, ils sont bien outillés, ils sont sensibilisés. Mais il reste du travail à faire au niveau de la sensibilisation de la population générale et des politiques publiques», poursuit-elle, faisant référence, par exemple, à la décriminalisation des petites quantités de drogues dures, comme à Vancouver.
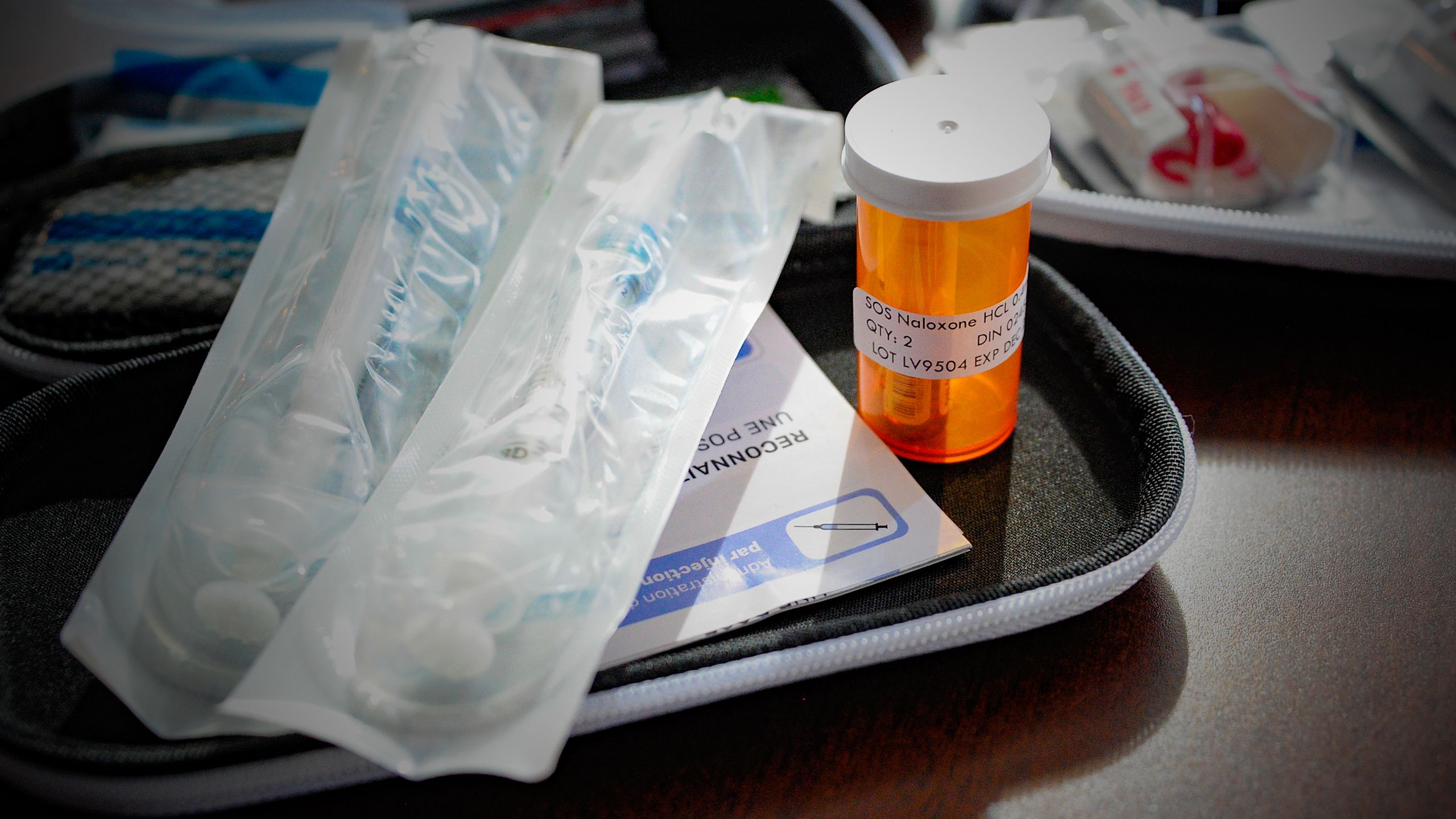
UNE TROUSSE DE NALOXONE
UNE TROUSSE DE NALOXONE
Lorsque les surdoses se multiplient, cela crée une onde de choc dans les plus petits milieux. Ç’a été le cas l’automne dernier, lorsque deux jeunes hommes ont succombé à une surdose en moins d’une semaine, au Saguenay-Lac-Saint-Jean.
À Alma, les intervenants du Comité de travail de rue ont d’ailleurs constaté une hausse de la demande de trousses de naloxone, depuis cette semaine tragique. «Ç’a brassé pas mal, explique le directeur général de l’organisme, Guillaume Bégin. Nous en avons distribué beaucoup plus cet automne et nous avons également formé plusieurs intervenants quant à l’utilisation du produit. Les gens étaient inquiets, posaient des questions.»

LE TRAVAILLEUR DE RUE GUILLAUME BÉGIN
LE TRAVAILLEUR DE RUE GUILLAUME BÉGIN
Selon lui, les consommateurs récréatifs hésitent encore à en faire la demande, puisqu’ils estiment que la naloxone ne s’adresse pas à eux. «Aujourd’hui, les substances peuvent être tellement contaminées par d’autres substances, notamment par les opioïdes, qu’elle est utile dans tous les cas de consommation. Et c’est certain que depuis qu’elle est distribuée, elle a permis de sauver des vies.»
DE LA PRESCRIPTION À LA DÉPENDANCE
Développer une dépendance aux opioïdes après la prise d’un médicament sous prescription est un phénomène qui prend également de l’ampleur, souligne la Dre Anne-Frédérique Lambert-Slythe.
«Nous en voyons de plus en plus, que ce soit une dépendance développée à la suite d’un traitement prescrit qui était adéquat ou non», note la spécialiste.
«Certains vont même développer une résistance aux substances beaucoup plus fortes, puisque ce qu’ils se sont procuré sur le marché noir et qu’ils croyaient être du Dilaudid, par exemple, avait été contaminé au fentanyl.»
Au centre CASA, une maison de thérapie des dépendances située à Saint-Augustin-de-Desmaures, dans la région de Québec, des patients victimes d’une surdose d’opioïdes ou devenus accros à des médicaments d’ordonnance ont été traités au fil des ans.
«Même si notre clientèle n’est pas majoritairement composée de consommateurs d’opioïdes, c’est quelque chose que nous voyons depuis quelques années, explique Maxime Verreault, coordonnateur au Centre CASA. On parle surtout de gens qui avaient développé des dépendances aux opioïdes après avoir consommé des antidouleurs prescrits. Certains se tournaient ensuite vers le marché noir pour s’en procurer.»

CRÉDITS
DESIGN
Pascale Chayer, Le Soleil
PHOTOS
123rf/soleg
Fournie par Kim Simard
123fr/gt29
Gimmy Desbiens, Le Quotidien
VIDÉO
Nathalie Fortier, Le Soleil